Die Zöliakie (celiac disease, CD) ist eine chronische Systemerkrankung. Von einer Systemerkrankung spricht man deshalb, weil sie sich nicht nur auf den Darm beschränkt. Charakteristisch ist, dass eine lebenslange autoimmune Reaktion gegenüber Gluten besteht. Gluten bezeichnet eine Gruppe von Proteinen, die in manchen, jedoch nicht in allen Getreidesorten enthalten ist. Diese Speicherproteine werden in die beiden Polypeptide Prolamin und Glutenin unterteilt. Beim Weizen wird der Prolaminanteil im Gluten als Gliadin bezeichnet. Gluten spielt beim Backen eine Rolle für den Zusammenhalt und die Elastizität des Teiges, daher auch die Bezeichnung „Klebereiweiß“. Gluten/Gliadin kommt in Weizen, Dinkel, Roggen und Gerste sowie in den alten Weizensorten Einkorn, Emmer und Kamut vor.

Gekennzeichnete Produkte weisen einen Glutengehalt von ≤20 mg/kg (20 ppm) auf. Das internationale Glutenfrei-Symbol ist ein geschütztes Markenzeichen. 2009 wurden einheitliche Vergabe- und Kontroll-Richtlinien für die Lizenzierung dieses Symbols von der AOECS (Association of European Coeliac Societies) beschlossen. Unterhalb des Symbols befindet sich die internationale Registrierungsnummer. Gekennzeichnete Produkte werden jährlich durch ein unabhängiges, akkreditiertes Labor analysiert.
Genetische Voraussetzung: HLA-Marker
Etwa 1 % der Bevölkerung ist von Zöliakie in unterschiedlicher Ausprägung betroffen. Bei nur 10 bis 20 % der Betroffenen liegt das klassische Vollbild der Zöliakie mit massivem Gewichtsverlust, Durchfall und Fettstühlen vor. 80 bis 90 % haben nur wenige, atypische oder keine Symptome und wissen häufig nichts von ihrer Erkrankung. Die Dunkelziffer ist entsprechend hoch.
Zöliakie tritt nur bei entsprechender genetischer Voraussetzung auf, es müssen also bestimmte genetisch vererbte Merkmale, die HLA-Marker, vorhanden sein, damit eine Zöliakie überhaupt entstehen kann. Diese HLA-Marker sitzen vor allem auf Leukozyten und helfen dem Immunsystem, zwischen körpereigenen und körperfremden Zellen zu unterscheiden.
Etwa 90 % der Patient:innen mit Zöliakie haben das Merkmal HLA-DQ2, nahezu alle übrigen tragen das Gen HLA-DQ8. Wird keines dieser Merkmale im Blut nachgewiesen, ist eine Zöliakie unwahrscheinlich. 30 bis 35 % aller Menschen tragen HLA-DQ2 oder DQ8. Davon entwickeln aber nur etwa 2 % im Laufe ihres Lebens eine Zöliakie. Der Gentest kann also mit großer Sicherheit die Diagnose Zöliakie ausschließen, nachweisen kann er die Erkrankung aber nicht. Neben Genetik spielen auch Umweltfaktoren eine Rolle. Monotone Ernährung im Kleinkindalter, kurze Stillzeit, zahlreiche Antibiotikatherapien in früher Kindheit und bestimmte Virusinfektionen können das Entstehen einer Zöliakie begünstigen.
Symptome und Diagnose
Trotz verbesserter Diagnostik und Wissen um das Krankheitsbild wird eine Diagnose oft erst Jahre nach dem Auftreten erster Krankheitszeichen gestellt. Man unterscheidet zwischen der symptomatischen Zöliakie und der subklinischen Zöliakie ohne spürbare Beschwerden. Ein ungeklärter Eisenmangel kann oft das einzige Symptom sein, das auf eine Zöliakie hinweist. Weitere unspezifische Symptome sind Müdigkeit und Erschöpfung, aber auch Appetitlosigkeit oder Heißhunger, ständige Blähungen oder gelegentliche Bauchbeschwerden. Viele Betroffene weisen auch Mängel an Vitaminen oder Mineralstoffen wie Eisen, Folsäure, Vitamin B12 oder Zink auf. Bei manchen macht sich die Zöliakie mit extraintestinalen Symptomen bemerkbar. Dann ist die Diagnose besonders schwierig. Etwa die Hälfte aller Zöliakie-Erkrankungen werden vor dem 18. Lebensjahr diagnostiziert, die andere Hälfte danach.
Risikofaktoren
Aufgrund der genetischen Komponente sind Familienangehörige ersten Grades von Zöliakie-Patient:innen besonders häufig ebenfalls betroffen. Sie erkranken mit 10 bis 15%iger Wahrscheinlichkeit. Daher sollten Eltern und Geschwister von neudiagnostizierten Kindern bzw. Kinder von betroffenen Erwachsenen getestet werden. In den meisten Fällen ist eine Blutuntersuchung auf die zöliakietypischen Antikörper ausreichend. Sind diese unauffällig und gibt es keine verdächtigen Anzeichen, ist eine Zöliakie unwahrscheinlich. Auch bei Personen mit anderen Autoimmunerkrankungen – v. a. Typ-1-Diabetes, Hashimoto-Thyreoiditis und Morbus Basedow – sollte eine Zöliakiediagnostik erfolgen. Eine weitere Risikogruppe sind Personen mit bestimmten chromosomalen Veränderungen wie dem Down-Syndrom, Turner-Syndrom und dem Williams-Beuren-Syndrom. Auch bei ihnen kann häufiger eine Zöliakie festgestellt werden.
Nicht-Zöliakie-Weizensensitivität
Mitunter diagnostizieren sich Patient:innen selbst eine Glutenunverträglichkeit, es liegt aber kein Nachweis einer Zöliakie vor. In diesen Fällen ist es nicht das Gluten, das für die Beschwerden verantwortlich ist. Da es trotzdem hilft, glutenhaltiges Getreide zu vermeiden, wird oft von „Glutenunverträglichkeit“ gesprochen. Genau genommen handelt es sich aber um eine Nicht-Zöliakie-Weizensensitivität (NCGS: non celiac gluten sensitivity), obwohl die Auslöser der Beschwerden auch in anderen, verwandten glutenhaltigen Getreidesorten als dem Weizen vorkommen. Die NCGS kommt bis zu zehnmal häufiger vor als Zöliakie. Ursache ist eine atypische Allergie und entzündliche Reaktionen gegen verschiedene Weizenproteine wie Amylase-Trypsin-Inhibitoren (ATI), fermentierbare Oligo-, Di-, und Monosaccharide sowie Polyole (FODMAPs). Diese scheinen an der Entstehung von NCGS beteiligt zu sein. Atypische Allergie deshalb, weil es sich um eine andere Reaktion als die typischen Sofortreaktionen gegen Lebensmittel handelt. Symptome wie Bauchschmerzen, Blähungen oder Durchfall treten erst Stunden bis zu einem Tag nach Aufnahme des auslösenden Nahrungsmittels auf.
Von den etwa 15 % der Bevölkerung mit der Diagnose Reizdarm leiden über 50 % an solch einer atypischen Nahrungsmittelallergie, davon reagieren etwa 60 % auf Weizen. Nach Allergenkarenz geben sich die Beschwerden meist. ATI-Proteine verursachen bei Gesunden keine Beschwerden. Bei Personen mit Stoffwechsel- oder Autoimmunerkrankungen wie Rheuma, Multiple Sklerose oder M. Crohn haben sie ungünstige Effekte und verstärken Krankheitsaktivität und Symptome, unabhängig davon, wo im Körper die Erkrankung lokalisiert ist.
Lebenslange Diät
Derzeit ist die einzige nachweislich wirksame Behandlung der Zöliakie eine lebenslange glutenfreie Diät. Nur so bilden sich die chronischen Entzündungen zurück und die Darmschleimhaut regeneriert sich. Das ist auch wesentlich für eine normale Nährstoffaufnahme. Schon kleinste Mengen Gluten können die Entzündungsreaktionen wieder aufflammen lassen. Die Schwierigkeit dabei ist, dass Gluten aufgrund seiner Emulgatoreigenschaft und als Träger von Aromastoffen in Fertiggerichten und Saucen als Bindemittel oder Geschmacksverstärker eingesetzt und so von Patient:innen leicht übersehen wird.
Da einige Betroffene schon auf kleinste Mengen sehr empfindlich reagieren, empfiehlt die Deutsche Zöliakie-Gesellschaft den kompletten Ausschluss auch kleinster Mengen. Als glutenfrei gelten Nahrungsmittel, wenn ihr Glutengehalt maximal 20 mg/kg (20 ppm) beträgt. Auch für die NCGS ist der Glutenverzicht aktuell die einzige Behandlungsmöglichkeit. Allerdings brauchen sich NCGS-Betroffene wegen Verunreinigungen keine Sorgen zu machen. Hier reicht es, auf offensichtliche Glutenquellen wie Brot und Nudeln zu verzichten. Als Getreideersatz ohne Gluten bieten sich Reis, Mais, Hirse, Buchweizen, Amaranth und Quinoa an. Bei Arzneimitteln liegt der Anteil an Gluten in Hilfs- bzw. Füllstoffen in der Regel unter der Grenze von 20 ppm.
Zöliakietestung
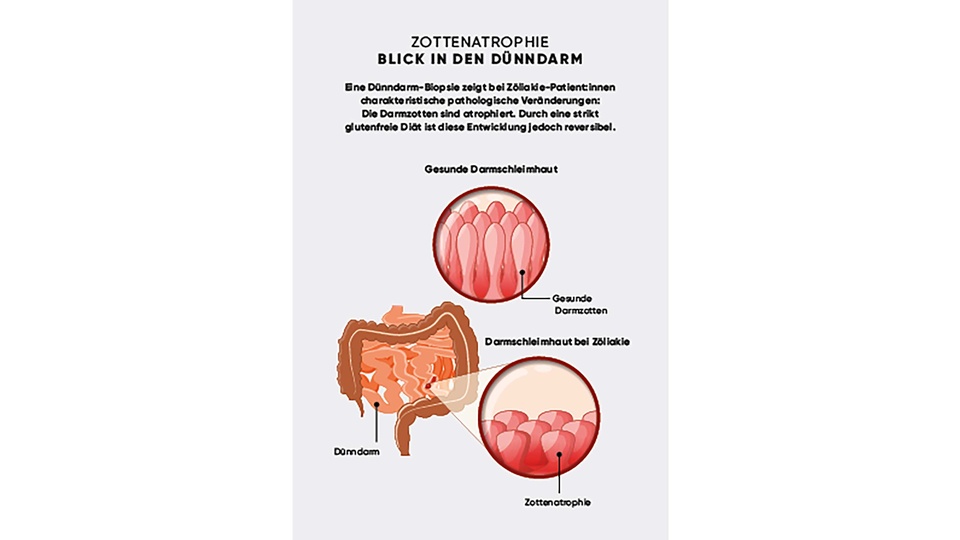
Schon 1997 wurde das Zöliakie-Autoantigen Transglutaminase 2 entdeckt und daraufhin ein Antikörpertest gegen dieses Protein entwickelt. Dieses Enzym verarbeitet das aufgenommene Gluten in der Dünndarmschleimhaut. Bei Zöliakie-Patienten:innen ist dieser Antikörper in nahezu 100 % der Fälle nachweisbar. Bei positivem Testergebnis wird die Diagnose durch endoskopische Dünndarmbiopsie gesichert. Hier zeigen sich dann die typische Vermehrung der Entzündungszellen und der Schleimhautabbau.
Die Testung auf NCGS ist schwieriger – es gibt noch keinen verlässlichen Bluttest. Aufgrund fehlender Diagnosekriterien wird bei Verdacht auf eine NCGS eine sorgfältige Differenzialdiagnostik empfohlen. Dazu gehören ein Ernährungs- und Symptomtagebuch, eine allergologische Diagnostik und ein sicherer Ausschluss einer Zöliakie. Patient:innen mit atypischer Weizenallergie haben primär gastrointestinale Symptome – und z. T. auch Hautsymptome – die sich jedoch durch den Verzicht auf glutenhaltige Nahrungsmittel bessern.
Zöliakie-Selbsttests weisen ebenfalls Antikörper gegen Gewebetransglutaminase nach.
Ernährt sich die Person jedoch bereits vor der Durchführung des Selbsttests vorsorglich glutenfrei, kann der Test trotz Erkrankung negativ ausfallen, da die Antikörper nur noch in geringer Anzahl vorhanden sind. Der Schnelltest kann in diesem Fall keine Entwarnung geben. Bei positivem Testergebnis empfehlen einige Anbieter, sich direkt glutenfrei zu ernähren. Das kann aber die weitere Diagnosestellung durch Arzt oder Ärztin behindern, da diese unter normaler Glutenbelastung durchgeführt werden muss. Eine glutenfreie Ernährung soll daher erst nach einer gesicherten ärztlichen Diagnose begonnen werden.

Zonulin und Leaky Gut
Leaky Gut beschreibt eine gestörte Barrierefunktion des Darms bzw. eine gestörte Darmpermeabilität. Das Protein Zonulin ist in der Lage, die Struktur der Tight Junctions an der Darmoberfläche zu verändern, wodurch die Darmbarriere geschwächt wird und Nahrungsmittelallergene, pathogene Keime und Makromoleküle vom Darm ins Blut gelangen können. Zonulin ist ein gut messbarer Marker, um eine gestörte Darmpermeabilität festzustellen. Der stärkste Auslöser der Zonulinfreisetzung ist der Glutenbestandteil Gliadin. Es gibt zahlreiche Erkrankungen, die potenziell im Zusammenhang mit einer gestörten Darmpermeabilität und einem erhöhten Zonulinwert stehen: Dazu zählen nicht nur Zöliakie, sondern auch chronisch entzündliche Darmerkrankungen (CED), Reizdarmsyndrom, Multiple Sklerose, Rheumatoide Arthritis, Typ-1-Diabetes, Asthma, Autismus-Spektrum-Störungen, Schizophrenie, Systemischer Lupus erythematodes, Depressionen, Adipositas, PCOS und neurologische Störungen. Gliadin ist natürlich nicht alleine an einer geschwächten Darmbarriere schuld. Liegt jedoch schon eine chronisch entzündliche Erkrankung und/oder ein Leaky Gut vor, kann Gluten in der Ernährung weiteren Schaden verursachen.

Assoziierte Erkrankungen
Zöliakie geht oft mit anderen Autoimmunerkrankungen wie Diabetes Typ 1, Schilddrüsenerkrankungen (Hashimoto-Thyreoiditis) und Lebererkrankungen (Autoimmunhepatitis), Dermatitis herpetiformis Duhring (DHD) und sekundärer Laktoseintoleranz einher. Die Prävalenz der Zöliakie bei Typ-1-Diabetiker:innen liegt je nach Alter der Patient:innen zwischen 3 und 8 %. Auch bei Verwandten ersten Grades von Diabetiker:innen tritt Zöliakie häufiger auf. Umgekehrt haben 3 bis 6 % der Zöliakie-Betroffenen Diabetes Typ 1. Das gemeinsame Auftreten scheint durch eine gemeinsame genetische Prädisposition (HLA-DQ2 und HLA-DQ8) verursacht zu sein. Außerdem wurden sowohl bei Typ-1-Diabetiker:innen als auch bei Zöliakiepatient:innen erhöhte Zonulinspiegel festgestellt. Aufgrund der Zottenatrophie kann bei Zöliakie eine sekundäre Laktoseintoleranz auftreten. Deshalb sollte die Ernährung zu Beginn nicht nur glutenfrei, sondern auch laktosefrei sein. In der Remissionsphase wird Laktose meist wieder vertragen. Die Dermatitis herpetiformis Duhring (DHD) gilt als Hautmanifestation der Zöliakie. Wird bei Patient:innen DHD diagnostiziert, liegt automatisch auch eine Zöliakie vor. Bei vielen DHD-Patient:innen ist die Zöliakie jedoch nur schwach ausgeprägt und wird erst bemerkt, wenn der typische Hautausschlag auftritt. Diagnostiziert wird die DHD mittels Hauttest und der klassischen Zöliakiediagnostik. Bei beiden Erkrankungen sind dieselben Gene involviert (HLA-DR3-DQ2 und -DR3-DQ8).
Quellen
- Aleman RS et al.: Leaky gut and the ingredients that help treat it: a review. Molecules 2023. doi: 10.3390/molecules28020619
- Caio G, et al.: Effect of gluten-free diet on gut microbiota composition in patients with celiac disease and non-celiac gluten/wheat sensitivity. Nutrients 2020. doi: 10.3390/nu12061832
- Machado et al.: New developments in celiac disease treatment. Int J Mol Sci 2023. doi: 10.3390/ijms24020945
- www.zoeliakie.or.at
- www.dzg-online.de
Sabine_Klimpt.jpg)